01.10.2015 Fachübergreifend
Beschreibung und Beurteilung der heutigen Kalkulationsgrundlage beim Ambulanten Operieren

EBM in (nach wie vor wegweisender) Altfassung
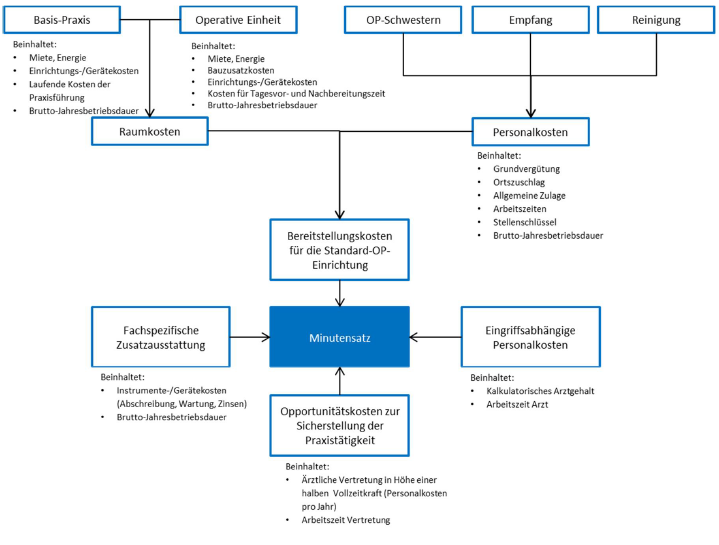
Das aktuelle Bewertungssystem im einheitlichen Bewertungsmaßstab (EBM) wurde aus dem Ansatz von 1998 mit einem damals noch globalen, nicht nach ärztlichen (AL) und technischen (TL) Anteilen getrenntem Minutensatz abgeleitet und nach den Regeln des Standard-Bewertungssystems (StaBS) weiterentwickelt. Im Rückblick stellt sich das Verfahren von 1998 wie folgt dar:
Auffallend an dem Modell von 1998 ist, dass bereits wesentliche Strukturmerkmale des neuen EBM enthalten waren (z. B. das kalkulatorische Arztgehalt, wie auch eine Unterscheidung zwischen Standard-OP und fachspezifischer Zusatzausstattung). Eine Besonderheit des damaligen Systems war, Opportunitätskosten für die parallel zum laufenden OP-Betrieb stillstehende –und damit nicht ausgelastete – „konservative“ Praxis anzusetzen.
Abb. 1: Überblick Modell 1998
Tab. 1: Fachspezifische Zusatzkosten am Beispiel Neurochirurgie (Modell 1998; umgerechnet in Euro)
Ausstattung Neurochirurgie |
|||||||
Eckwerte |
|||||||
|
MWst: |
15% |
||||||
|
Kalkulatorischer Zinssatz |
6.5% |
||||||
|
Auslastung Ausstattung |
30% |
||||||
Instrumente |
OP-Art I |
OP-Art II |
|||||
Ausstattung |
Neurpreis (Netto) |
Anzahl |
Investition (Brutto) |
Abschreibung und Wartung (Euro) |
Kalk. Zinsen |
||
|
Elan-E-System Mikrobiegewelle Trepanation |
x |
x |
3,437 |
1 |
3,953 |
1,580 |
257 |
|
Elan-E-System Mikrobiegewelle Craniotom |
x |
x |
1,112 |
1 |
1,279 |
511 |
83 |
|
Bohrloch Sieb |
x |
x |
2,672 |
1 |
3,073 |
820 |
200 |
|
Bandscheiben Sieb |
x |
x |
7,678 |
1 |
8,829 |
2,354 |
574 |
|
Michrochir.-OP des lumbalen Bandscheibenvorfalls |
x |
x |
18,115 |
1 |
20,832 |
5,555 |
1,354 |
|
OP-Mikroskop für die ambulante Bandscheibenchirurgie |
x |
x |
39,574 |
1 |
45,510 |
5,170 |
2,958 |
|
Video-Kompaktkamera zum OP-Mikroskop |
x |
8,181 |
1 |
9,408 |
989 |
612 |
|
|
Aufwendig Video-Kompaktkamera |
x |
23,622 |
1 |
27,165 |
2,765 |
1,766 |
|
|
Bildwandler |
x |
127,823 |
1 |
146,996 |
19,397 |
9,555 |
|
|
Summe Neurochir I |
92,884 |
16,979 |
6,038 |
||||
|
Summe/Auslastung Neurochir I |
309,612 |
56,597 |
20,127 |
||||
|
Summe Neurochir II |
257,637 |
38,152 |
16,747 |
||||
|
Summe/Auslastung Neurochir II |
890,150 |
116,240 |
57,863 |
||||
Im Wesentlichen errechnete sich der Preis einer Leistung aus dem Kostensatz pro Minute und der Zeit der Leistungserbringung (in Minuten), was auch heute noch gängige Praxis ist. Der Minutensatz (Kosten pro Minute) für die Leistungsberechnung setzte sich aus vier Komponenten zusammen, die aus der oben stehenden Abbildung hervorgehen.
Die Datengrundlagen für die unterschiedlichen Kostenarten auf den unterschiedlichen Gebieten waren vielfältig. Die Anschaffungskosten für Einrichtung und Geräte stammten beispielsweise aus der Erhebung des Zentralinstituts für die kassenärztliche Versorgung aus dem Jahr 1994. Andere Quellen waren das Statistische Bundesamt oder Tarifverträge für die jeweilige Berufsgruppe (MTA, Reinigungsfachkraft, etc.).
Die jährlichen Gesamtkosten für die Basis-Praxis beliefen sich auf 163.350 DM (83.520 Euro) und für den OP-Bereich 222.334 DM (113.678 Euro) für eine Praxis mit zwei OP-Sälen. Daraus ergaben sich Kosten für die Standard-OP-Einrichtung von insgesamt 385.684 DM (197.197 Euro). Darin enthalten waren Miete, Nebenkosten, Einrichtungs-, Geräte- und Bauzusatzkosten sowie die laufenden Kosten der Praxisführung (Verwaltungskosten, Fortbildung, KFZ, GWG und sonstige Kosten). Die fachspezifischen Zusatzkosten gestalteten sich abhängig vom Fachgebiet und dem jeweiligen zusätzlichen Gerätebedarf in diesem Gebiet. Aus nachfolgender Tabelle kann ein Beispiel an Zusatzkosten im Fachgebiet Neurochirurgie entnommen werden (es werden hier zwei OP-Arten, sprich zwei Funktionskostenstellen, unterschieden).
Tab. 2: Auszug aus Investitionskosten PBM AO (Modell 1998; umgerechnet in Euro)
Kosten für die Fachbereiche
|
Investitions-volumen |
Abschreibung und Wartung |
Zinsen |
|
Basisbereich |
39,978 |
5,797 |
2,599 |
|
OP-Bereich |
353,461 |
47,425 |
22,975 |
|
Dermatologie |
98,893 |
3,712 |
890 |
|
Orthopädie I |
41,001 |
11,577 |
2,664 |
|
Orthopädie II |
187,998 |
30,974 |
12,219 |
|
Orthopädie III |
270,736 |
62,438 |
17,597 |
|
Chirurgie I |
68,389 |
5,485 |
1,337 |
|
Chirurgie II |
22,926 |
19,497 |
4,446 |
|
Chirurgie III |
169,922 |
6,273 |
1,491 |
|
Chirurgie IV |
61,085 |
25,670 |
11,046 |
|
Neurochirurgie I |
92,884 |
16,979 |
6,038 |
|
Neurochirurgie II |
257,637 |
38,152 |
16,747 |
|
MKG |
28,727 |
7,661 |
|
|
HNO |
63,573 |
Eine Auswahl aus dem Bereich des Ambulanten Operierens wird in nachstehender Tabelle dargestellt:
Der gesamte Kostensatz (Kosten dividiert durch den benötigten Zeitbedarf pro Jahr) wurde anschließend mit dem Zeitbedarf der Leistung multipliziert, um auf die Bewertung zu schließen.
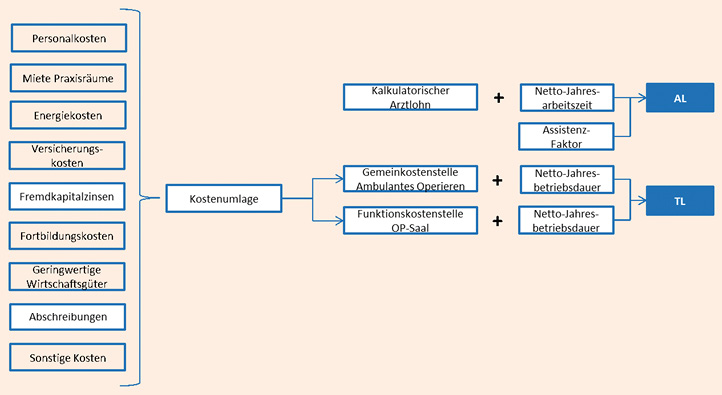
Dieser Rückblick erscheint besonders wichtig, da die Systematik aus den neunziger Jahren in weiten Teilen in das Modell 2001 übernommen wurde, das heute noch die Bewertungen im EBM, Kapitel 31 und 36, maßgeblich beeinflusst. Daran ändert der zwischenzeitlich differenzierte Minutensatz nach AL und TL nichts. Bei dieser Umstellung handelt es sich lediglich um eine Auffrischung und kosmetische Korrektur des alten Modells: Die Bereitstellungskosten mit Zusatzausstattung und Opportunitätskosten können als TL (technische Leistung) verstanden werden, die eingriffsabhängigen Personalkosten als AL (ärztliche Leistung). Damit ist es möglich für die technische und die ärztliche Leistung verschiedene Zeiten anzusetzen. Es wurde somit eine Fortführung des normativen Ansatzes mit Daten aus der Mitte der neunziger Jahre in neuer Systematik vorgenommen.
Abb. 2: Abbildung 2: Überblick Modell StaBS
EBM in (überholungsbedürftiger) Neufassung
Das PBM AO (Ambulantes Operieren) wurde analog zu den übrigen Praxisbetriebsmodellen allerdings mit einer Reihe von speziellen, normativen Modifikationen aufgesetzt. Sämtliche Fachgebiete und OP-Bereiche wurden in einem einzigen Modell zusammengefasst, das aus der unten stehenden Übersicht hervorgeht.
Die Daten des PBM AO 2005 stammen zum großen Teil aus den neunziger Jahren, mit einigen wenigen Anpassungen an Eckwerten. Im PBM AO 2008 wurde unter anderem der Mehrwertsteuersatz angepasst, wovon ausschließlich die investitionsbezogenen Kosten betroffen waren.
Die Kosten nach Kostenarten wurden anhand vom Umlageschlüsseln auf operative Kostenstellen umgelegt.
Tab. 3: Praxisbetriebsmodell Ambulantes Operieren (Modell StaBS)
PBM AO 2008 |
PBM AO 2005 |
|||
Bezeichnung |
Euro |
in % |
Euro |
in % |
|
Personalkosten |
238,675 |
24.1% |
238,675 |
24.6% |
|
Raumkosten |
33,181 |
3.4% |
33,181 |
3.4% |
|
Investitionskosten |
644,022 |
65.1% |
622,495 |
64.3% |
|
Sonstige Kosten (einschließlich Betriebskosten) |
74,126 |
7.5% |
74,126 |
7.7% |
|
Summe |
990,004 |
100% |
968,477 |
100% |
Im Bereich des Ambulanten Operierens werden die Leistungen in Kategorien unterteilt und diese sieben kalkulatorischen Zeitgruppen für die Leistungszeit zugeordnet. Die letzte Gruppe ist jeweils einem Zuschlag vorbehalten, der für Simultaneingriffe vorgesehen ist. Die gewählte Zeitgruppe ergibt sich jeweils aus der letzten Ziffer (z. B. Ziffer 31321 = Zeitgruppe 1). Für die Raumbelegungszeit gibt es wiederum Cluster von Gebieten mit leicht abweichenden Zeitannahmen. Die Wechselzeiten können spezifisch angegeben werden (Freiheitsgrad).
•Cluster 1: Gynäkologie und Urologie (Urologie auch vereinzelt in Cluster 3)
•Cluster 2: Ophthalmologie und HNO
•Cluster 3: Restliche Gebiete des Ambulanten Operierens (Arthroskopie, Oberflächenchirurgie, usw.)
Am Beispiel des Karpaltunnelsyndroms erschließt sich die Bewertungssystematik anhand der nachfolgenden Tabelle, aus der die beanspruchten Kostenstellen sowie der Zeitbedarf nach bestehender Systematik hervorgehen.
Tab. 4: Auszug aus Kosten der Funktionskostenstellen nach Kostenumlage (Modell StaBS)
Bezeichnung der Funktionskostenstelle |
Kosten nach Kosten-
|
|
Gemeinkostenstelle Ambulantes OP-Zentrum |
334,991 |
|
OP Dermatologie |
28,475 |
|
OP Chirurgue/Orthopädie I |
32,097 |
|
OP Chirurgue/Orthopädie II |
42,600 |
|
OP Chirurgue/Orthopädie III |
56,567 |
|
OP Chirurgie I |
29,306 |
|
OP Chirurgie II |
35,742 |
|
OP Chirurgie III |
29,661 |
|
OP Chirurgie IV |
40,165 |
|
OP Neurochirurgie I |
35,238 |
|
OP Neurochirurgie II |
46,787 |
|
OP MKG |
30,320 |
|
OP HNO |
|
|
(…) |
|
Der Gebührenordnungsposition 31242 aus dem Kapitel der Neurochirurgie sind Eingriffe der Kategorie O2 zugeordnet (u. a. OPS-Codes 5-056.40 und 5-056.41 Neurolyse und Dekompression eines Nervens; bei Karpaltunnelsyndrom). Die ursprünglich für Kategorie O2 hinterlegte Zeitdauer von 45 Minuten (siehe Tabelle 5) für den Eingriff sowie die ärztliche Vor- und Nachbereitung wurde nachträglich auf den OP (36 Minuten) und den UBR (9 Minuten) aufgeteilt, wobei die für den UBR vorgesehen Teilleistungen nicht näher spezifiziert und ganz allgemein als perioperative Zeiten anzusehen sind. Durch diesen Kunstgriff wurden die TL-Bewertungen reduziert, da OP- durch UBR-Kapazität ersetzt wurde.
Tab. 5: Zeitsystematik (Modell StaBS)
Zeitgruppe |
Leistungs-zeit |
VNBZ |
Gesamtzeit AL |
RBZ |
RBZ |
RBZ |
Cluster 1 |
Cluster 2 |
Cluster 3 |
||||
|
1 |
19 |
10 |
29 |
30 |
31 |
32 |
|
2 |
35 |
10 |
45 |
46 |
47 |
48 |
|
3 |
49 |
10 |
59 |
60 |
61 |
62 |
|
4 |
63 |
15 |
78 |
79 |
80 |
81 |
|
5 |
95 |
15 |
110 |
111 |
112 |
113 |
|
6 |
123 |
15 |
138 |
139 |
140 |
141 |
|
7 |
133 |
15 |
148 |
149 |
150 |
151 |
|
8 |
15 |
0 |
15 |
15 |
15 |
15 |
Werden nun die entsprechenden Kostensätze der Funktionskostenstellen mit der angegebenen Dauer multipliziert, führt dies zur Bewertung und in Fortfolge zur Vergütung, welche im Rahmen der Zusammenführung von Kalkulations- und Orientierungspunktwert global um etwa 30 % reduziert wurde. Damit entspricht die heutige Vergütung nicht mehr der Bewertungsgrundlage.
Zusammenfassend kann also festgehalten werden, dass die aktuelle Bewertung des Ambulanten Operierens in ihren Grundzügen der Situation der neunziger Jahre entspricht und damit als veraltet und überholungsbedürftig anzusehen ist.
Tab. 6: Beispiel Bewertungssystematik EBM, Teil 1
GOP |
Gewichtung (%) |
ZB Leistung (Min.) |
ZB VNB (Min.) |
ZB Befund (Min.) |
AL Gesamt (Min.) |
ZB Raum (Min.) |
ZB Wechsel (Min.) |
TL Gesamt (Min.) |
|
|
31242 |
Peripherer neurochirurgischer Eingriff der Kategorie O2 |
||||||||
|
UBR Chirurgie |
100 |
3 |
0 |
0 |
3 |
3 |
2 |
5 |
|
|
OP Neurochirurgie I |
100 |
26 |
10 |
0 |
36 |
39 |
2 |
41 |
|
|
UBR Chirurgie |
100 |
6 |
0 |
0 |
6 |
6 |
1 |
7 |
|
|
Summe |
35 |
10 |
0 |
45 |
48 |
5 |
53 |
||
Überlegungen zu einer Weiterentwicklung von System und Bewertungsgrundlage des Ambulanten Operierens
Aufgrund der Schwächen der aktuellen Modellsystematik (u. a. Überalterung) kristallisiert sich folgender Handlungsbedarf heraus:
Tab. 7: Beispiel Bewertungssystematik EBM, Teil 2
GOP |
Kostensatz
|
Kostensatz
|
Kostensatz PB (Euro) |
Assistenz-faktor 1 |
Wert AL (Euro) |
Wert TL (Euro) |
Wert PB (Euro) |
Bewertung
|
Vergütung (Euro) |
|
|
31242 |
Peripherer neurochirurgischer Eingriff der Kategorie O2 |
|||||||||
|
UBR Chirurgie |
0.86 |
0.42 |
0.04 |
0.00 |
2.57 |
2.10 |
0.22 |
4.89 |
||
|
OP Neurochirurgie I |
0.86 |
4.46 |
0.09 |
0.30 |
35.43 |
120.63 |
15.60 |
171.67 |
||
|
UBR Chirurgie |
0.86 |
0.42 |
0.04 |
0.00 |
5.13 |
2.95 |
0.31 |
8.39 |
||
|
Summe |
43.13 |
125.68 |
16.14 |
184.95 |
151.82 |
|||||
|
-20% 147.8 |
||||||||||
|
Punkte |
1478 |
|||||||||
|
Punktwert |
0.1027 |
|||||||||
|
Vergütung |
€ 151.82 |
|||||||||
Überarbeitung der Leistungssystematik
Die Leistungssystematik soll stärker prozessorientiert und modular zusammengesetzt werden, wobei perioperative Teilleistungen sowie vor- und nachbereitende Schritte und auch Faktoren wie Hygiene und Instrumentenaufbereitung mehr Berücksichtigung finden sollten. Diese Faktoren lassen sich entweder über speziell definierte Teilleistungen oder über neue, zusätzliche Zeitkategorien abbilden (siehe nächster Punkt). Dies würde zu einer vollständigeren und somit transparenteren Wiedergabe der Leistungen am OP-Tag und einen stärkeren Bezug zur Qualitätssicherung bedeuten. In diesem Zusammenhang würde es sich auch anbieten, einzelne Leistungsbausteine pauschal zusammenzufassen und gebietsübergreifend anzusetzen (Honorargerechtigkeit). Die modulare Zusammensetzung eines OP-Tages in Form von Teilleistungen (mit Untergliederung in AL und TL) würde die Aufteilung der Vergütung eines Eingriffs bei mehreren Beteiligten zusätzlich erleichtern (Operateur, Betreiber des OP-Zentrums).
Korrektur der Zeitsystematik
Darunter fällt die Unterscheidung zwischen ärztlicher sowie nicht-ärztlicher Vor- und Nachbereitung, zusätzlicher Berücksichtigung von Tagesvor- und -nachbereitung (Verteilzeiten) sowie von Zeitbedarf für (parallele) Instrumentenaufbereitung und Hygiene. Darüber hinaus darf sich die Annahme des Zeitbedarfs nicht auf den Routinefall mit „optimalem“ bzw. „durchoptimiertem“ OP-Verlauf konzentrieren (folglich sind Komorbiditäten, Komplikationen, mögliche, weitere zeitverlängernde Faktoren ausreichend zu berücksichtigen; siehe Add-Codes). Auch eine Anpassung der Zeitklassen erscheint diskutabel.
Aufwertung der AL
Angemessener kalkulatorischer Arztlohn und aufwandsgerechte Honorierung des ärztlichen Overheads (der bei operativem Tätigkeitsschwerpunkt signifikant höher ist, was auch aus der gerade abgeschlossenen Overhead-Erhebung von Prime Networks für die KBV hervorgeht. Der zeitliche Aufwand für Overhead-Aufgaben wird heute mit 12,5 % der Arbeitszeit angenommen, d. h. man geht von einer Produktivität von 87,5 % aus. Die Ergebnisse der Erhebung zeigen, dass die Arztbindung im Overhead sehr stark unterschätzt wird und von einer Produktivität in einer Größenordnung von lediglich 70 % auszugehen ist. Das führt (insbesondere in Verbindung mit einem veraltetem Ansatz des kalkulatorischen Arztlohnes von 105.000 statt korrekterweise mindestens 133.000 Euro) zu einer systematischen Unterbewertung der AL.
Aktualisierung der TL
Hier ist der Bedarf in einer kompletten Erneuerung der Bewertungsgrundlagen aus den neunziger Jahren zu sehen. Das betrifft nicht nur die hinterlegten Investitionskosten und Eckwerte sondern es sollte auch gezielt eine neue Modellstruktur mit Praxisbetriebsmodellen je Fachgebiet statt einem einzigen, allumfassenden PBM AO angedacht werden, da dies eine bessere Einstellung einzelner Gebiete durch Entflechtung ermöglicht.
Fazit
Ohne finanzielle Anreize, mit denen die besonderen Qualifikationserfordernisse von Operateuren und die (laufende, zeitnahe) Modernisierung der OP-Kapazitäten gefördert werden, können keine Fortschritte bei der Ausschöpfung von Substitutionsreserven bei bisher (unnötigerweise) stationär erbrachten Leistungen erzielt werden. Bei einem Ausbleiben der notwendigen Erneuerung der Strukturen sowie der dazu notwendigen, angemessenen Vergütung ist ein Ausschlagen des Pendels in die Gegenrichtung zu erwarten. Das wäre gleichbedeutend mit einem „freiwilligen Rückzug“ von Vertragsärzten aus dem (defizitären) Ambulanten Operieren, womit der Rückverlagerung von operativen Eingriffen in die (teurere) stationäre Leistungsumgebung Tür und Tor geöffnet würden.
Popp W. / Schaller-Steiner J. Beschreibung und Beurteilung der heutigen Kalkulationsgrundlage beim Ambulanten Operieren. Passion Chirurgie. 2015 Oktober, 5(10): Artikel 02_04.
Autor des Artikels
Dr. rer. soc. oec. Wolfgang Popp
GeschäftsführerPrime Networks AGLautengartenstrasse 144052Basel kontaktierenWeitere Artikel zum Thema
01.11.2015 Fachübergreifend
Editorial: Onkologische Chirurgie: Status quo
In dieser Ausgabe Passion Chirurgie mit dem onkologischem Schwerpunkt werden als onkochirurgische Themen der aktuelle Stand zur chirurgischen Behandlung von Lebermetastasen beim kolorektalen Karzinom dargestellt sowie die TAMIS - Technik (transanal minimal invasive surgery) diskutiert. Diese versteht sich als eine Optimierung des Zugangsweges bei endoskopischen Eingriffen (z. B. Polypktomie, ESD) oder bei Resektionen im Bereich des unteren Rektumdrittels.
01.11.2015 Fachübergreifend
TAMIS: Welche Patienten sind geeignet?
Einleitung „Alte Ziele – Neue Wege“ wäre wohl der passendste
01.11.2015 Fachübergreifend
Tumor-spezifische Exosome
Hochsensitive Diagnostikmarker für die Früherkennung von gastrointestinalen Karzinomen Bei Exosomen
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.