01.06.2017 Fachübergreifend
Safety Clip: Klinisches Risikomanagement und Health Care Compliance

Das Thema Compliance gewinnt in Krankenhäusern zunehmend an Bedeutung – eine im Hinblick auf die Patientensicherheit sehr zu begrüßende Entwicklung, zeigt sie doch, dass die Notwendigkeit, risikorelevante Prozesse abzusichern, immer stärker wahrgenommen wird.
Dieser Beitrag legt dar, welche Aufgaben dem Compliance-Management im Behandlungsbereich sowie dem klinischen Risikomanagement zukommen. Erläutert wird, welche Schnittmengen zwischen den beiden Risikomanagementdisziplinen bestehen und wie diese als Bausteine für eine gleichbleibende Qualität im Sinne eines Zuverlässigkeitsmanagements zusammenwirken können.
Compliance-Komponenten im kRM
Klinisches Risikomanagement (kRM) ist systematisches Handeln, das kontinuierlich darauf abzielt, potenzielle Risiken im Behandlungsprozess zu identifizieren, zu bewerten, zu kommunizieren und zu bewältigen (vgl. ISO 31000:2009 und ONR 49000 ff). Es hat zum Ziel, sowohl die Sicherheit von Patienten und Mitarbeitenden als auch die “Krankenhaussicherheit“ zu erhöhen. Ersteres erreicht man, indem man Komplikations- und Schadenraten konsequent senkt, Letzteres, indem man die Reputation stärkt und Haftungsansprüche reduziert. Und wo es um Haftung geht, geht es auch immer um Compliance-Fragen.
Geeignete Präventionsmaßnahmen tragen dazu bei, dass sich Risiken für Patienten und Mitarbeitende gar nicht erst realisieren. Um solche Maßnahmen im Klinikalltag zu etablieren, werden externe Vorgaben auf die jeweiligen Behandlungsprozesse und Gegebenheiten einer Einrichtung spezifiziert bzw. beim Fehlen externer Vorgaben eigene Sicherheitsvorgaben definiert, die es dann einzuhalten gilt.
Das Hauptrisiko einer Patientenschädigung sollte hier nicht nur bei der Etablierung von Maßnahmen, sondern selbstverständlich auch bei den Schlüsselkontrollen im Fokus stehen. Denn, wer eine sichere Prozessgestaltung auf die Verschriftlichung von Arbeitsanweisungen und Behandlungspfade beschränkt, der hat kRM nicht zu Ende gedacht. Es ist dafür Sorge zu tragen, dass Arbeitsanweisungen und Behandlungspfade eingehalten bzw. Voraussetzungen geschaffen werden, damit diese auch eingehalten werden können. Die Einhaltung von Vorgaben zu kontrollieren ist aber ebenfalls eine der klassischen Aufgaben des Compliance-Managements.
Health Care Compliance
Compliance-Management (CM) ist Aufgabe der Unternehmensleitung. Sie hat mit geeigneten Maßnahmen sicherzustellen, dass alle internen und externen Vorgaben eingehalten werden. Das Compliance-Management befasst sich einerseits wie das kRM mit der Identifikation von Risiken und deren Prävention – wenn auch mit einem anderen Fokus. Andererseits beschäftigt es sich mit dem Aufspüren und der Sanktionierung von Zuwiderhandlungen.
Aufgrund der besonderen Rahmenbedingungen und der Regulierungsdichte im Gesundheitswesen bedarf es im Gesundheitssektor nicht nur einer geeigneten Ausgestaltung des Compliance-Managements (Health Care Compliance), sondern auch einer Fokussierung auf besonders relevante Compliance-Risiken. So fokussiert Health Care Compliance neben Regularien, die sich auf den sicheren und regelkonformen Behandlungsprozess beziehen, zusätzlich beispielsweise die Abwehr von Betrugsdelikten, das Erkennen von unzureichenden Vertragsgestaltungen oder die Einhaltung von arbeitszeitrechtlichen Bestimmungen.
Funktional geht es dabei nicht nur darum, dafür zu sorgen, dass Vorgaben eingehalten werden, sondern auch darum, organisatorische Maßnahmen und Strukturen zu etablieren, die ein normkonformes Verhalten erst ermöglichen. Voraussetzung dafür ist natürlich auch, dass innerhalb der Unternehmung bekannt ist, was aktuell normkonform ist. Dies ist eine komplexe und arbeitsteilige Aufgabe; zumal es für Mitarbeitende im hektischen Klinikalltag nicht leicht ist, stets informiert zu bleiben.
Compliance im kRM?
Ausnahmslos alle anerkannten Compliance-Management-Standards sehen die Risikoanalyse inklusive entsprechender Bewertung als die Basis für die Erstellung eines Compliance-Programms an. Es gilt, sich zunächst auf die Haftungsrisiken zu konzentrieren, deren Folgen bei einer Verwirklichung die Einrichtung am stärksten negativ beeinflussen. Gerade vor dem Hintergrund, dass hauseigene Ressourcen oft begrenzt sind, ermöglicht dies ein wirtschaftliches Vorgehen für die Häuser.
Mit Blick auf die Schadenverteilungen der Gesundheitseinrichtungen wird deutlich, dass diese zum überwiegenden Teil aus dem Behandlungsprozess resultieren. Ein Umstand, dem die Branche schon seit Jahren durch die Etablierung von kRM aufbauend auf ihrem Qualitätsmanagement Rechnung trägt. Dies ist auch der Grund, weshalb die Kontrolle der Vorgaben, die den Behandlungsprozess absichern sollen, in den meisten Häusern im Verantwortungsbereich des kRM verbleibt. Sicherlich erscheint ein solches Vorgehen zunächst sinnvoll, jedoch bleiben hierbei häufig folgende Punkte organisatorisch unberücksichtigt:
Zunächst ist das kRM bislang fast ausschließlich präventiv ausgerichtet. Für die repressive Komponente von Compliance fehlt zumeist das Know-how und die „Schlagkraft“ der mit der Compliance-Funktion betrauten Person(en). Zudem resultiert hieraus ein Abgrenzungsproblem. Während man im kRM auf systemisches Lernen und Verbessern abzielt, so sind das Aufspüren von bewussten Zuwiderhandlungen sowie deren personenbezogene Sanktionierung Bestandteile von Compliance. Stellt sich also die Frage: Wo hört das eine auf und fängt das andere an? Wie grenzt sich beispielweise ein Zwischenfallmeldesystem von einem Whistleblowersystem ab? Hieraus können wesentliche Interessenskonflikte resultieren, die ein zielgerichtetes Agieren deutlich erschweren.
Nicht vergessen werden darf in diesem Zusammenhang die organisatorische Frage nach den Ressourcen. In vielen Häusern ist das kRM an das Qualitätsmanagement angedockt. Inwieweit Qualitäts- und Risikomanagement-Verantwortliche zusätzlich mit Compliance-Management – selbst wenn es „nur“ um den Behandlungsbereich geht – betraut werden können, muss in jedem Haus kritisch hinterfragt werden. Hinzu kommt die Tatsache, dass klinische Risikomanager zumeist ihren fachlichen Hintergrund in Gesundheitsberufen haben. Mit Compliance beauftragte Personen benötigen darüber hinaus jedoch juristisches Hintergrundwissen.
Den genannten Punkten kann man organisatorisch begegnen, man muss sie sich nur ehrlich bewusst machen, wenn Compliance im klinischen Behandlungsalltag einen Beitrag zur Patientensicherheit leisten und nicht nur als Feigenblatt dienen soll.
Sicherheit als Strategie
Krankenhäuser erfüllen die Kriterien sogenannter Hochzuverlässigkeitsorganisationen (High Reliability Organizations). Der Begriff meint organisatorische Einheiten, die es schaffen, in einem risikoreichen, von Komplexität und hoch arbeitsteiligen Prozessen geprägten Umfeld erfolgreich „Katastrophen“ zu vermeiden (vgl. Weick, K.; Sutcliffe, K.M, (2010): Das Unerwartete managen, Wie Unternehmen aus Extremsituationen lernen, 2. Auflage, Schäffer Poeschel Verlag, Stuttgart 2010). Das klare Unternehmensziel solcher Organisationen ist eine Kultur der Zuverlässigkeit.
Viele Krankenhäuser in Deutschland haben bereits mit ihren Hausaufgaben im „Fach“ kRM begonnen; die Unterschiede bzgl. der Reifegrade der Präventionskonzepte sind jedoch nach wie vor erheblich. Die „Fortgeschrittenen“ haben erkannt: Wenn beherrschbare Prozeduren klar geregelt sind und durch Kommunikation und Training sowie konsequentes Einfordern sicher im Team beherrscht werden, dann können sich Mediziner und Pflegekräfte auch besser auf die unvorhergesehenen Situationen konzentrieren und flexibel und trotzdem sicher reagieren. Das Streben nach Flexibilität ist dabei ein wesentliches HRO-Kriterium.
In diesem Sinne sind kRM und CM unverzichtbare Bausteine eines funktionierenden Zuverlässigkeitsmanagements.
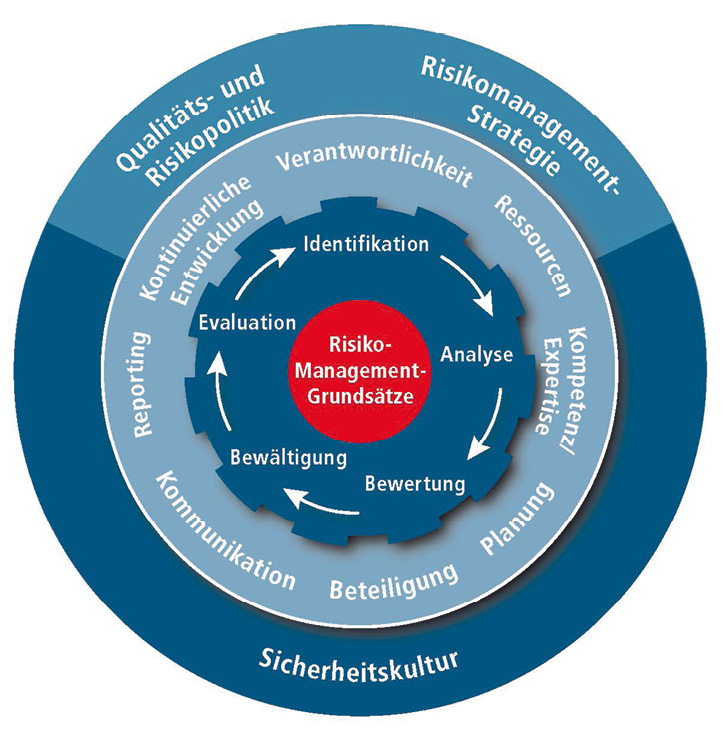
Abb. 1: Zuverlässigkeitsmanagement durch integrierte Managementsysteme (eigene Darstellung)
Thürk M. Safety Clip: Klinisches Risikomanagement und Health Care Compliance. Passion Chirurgie. 2017 Juni, 7(06): Artikel 04_01.
Autor des Artikels
Martina Thürk
Diplomkauffrau (Univ.)Risikoassessorin, Compliance-Officer (Univ.)GRB Gesellschaft für Risiko-Beratung mbHKlingenbergstr. 432758Detmold kontaktierenWeitere Artikel zum Thema
07.02.2020 BDC|News
Wir feiern 60 Jahre BDC!
Ich hoffe sehr, Sie alle hatten einen guten Start ins neue Jahr! Ein neues Jahr, das für uns besonderer Anlass zur Freude ist: Der BDC feiert nämlich seinen 60-jährigen Geburtstag!
01.02.2020 Fachübergreifend
Smart Hospital am Beispiel der Universitätsmedizin Essen
Wer heute als Patient in ein Krankenhaus kommt, wird unfreiwillig Bestandteil einer Maschinerie, die wie in einem Paternoster um sich selbst und die eigenen Prozesse kreist. Dies äußert sich in einer schwierigen Orientierung in nicht selten verschachtelten Gebäuden und Gängen, setzt sich fort über lange Wartezeiten, unabgestimmte und überflüssige Doppeluntersuchungen, weil Akten oder Unterlagen nicht auffindbar sind. Gleichermaßen gehört dazu das zum Teil lange Warten auf den Arztbrief nach erfolgter Behandlung.
01.02.2020 Fachübergreifend
Editorial: Stirb langsam – wird das MDK-Reformgesetz zum Stolperstein für die „kleinen Häuser“?
Sie kennen sie alle, die Warnung: „You are leaving the American sector“ und den Aufruf „Tear down this wall!“, wenn es um die sektorenübergreifende Versorgung geht. Und schon fühlt man ihn quasi, den eisernen Vorhang. Sie nicht? Politisch aufgegriffen wurde das Thema vielfach.
01.02.2020 Fachübergreifend
Sektorenunabhängige Versorgung in der Chirurgie – Das Pilotprojekt „Hybrid-DRG Thüringen – Neue Wege im Gesundheitswesen“
Sektorierung, Kostendämpfung, Bürokratisierung, Ökonomisierung, Wettbewerbsförderung bis hin zur Kriminalisierung haben bisher zu keiner qualitativen Besserung und zu keiner nachhaltigen Kostenregulierung im Gesundheitswesen geführt. Insbesondere die Sektorierung, welche alle Bereiche des Gesundheitssystems einschließlich Industrie und Politik durchzieht, hat zu Anreizsystemen geführt, welche sich letztendlich nachteilig auf die Patientenversorgung, und mit höheren Kosten negativ auf die Solidargemeinschaft der GKV-Versicherten, auswirken.
Lesen Sie PASSION CHIRURGIE!
Die Monatsausgaben der Mitgliederzeitschrift können Sie als eMagazin online lesen.