Ambulante Kodierrichtlinien
AKR und ganz sicher kein Ende:
- Die jetzige Lage: alle KV-Vertreterversammlungen der Länder und der KBV haben sich für die Verschiebung der AKR zum Zwecke der Nachbesserung ausgesprochen. Das ist auch der überwiegende Tenor der Aussagen der Berufsverbände, auch des BDC.
- Der Vorstand der KBV hat sich ebenfalls für diese Verschiebung ausgesprochen.
- Nach zahllosen Protesten hat der Bundesgesundheitsminister Dr. Rösler sodann empfohlen, die Beteiligten mögen sich auf eine Verschiebung der Einführung der AKR auf nächstes Jahr einigen.
- Wir sahen die Verschiebung damit als beschlossen an, aber:
- Wir haben die Rechnung ohne den Wirt gemacht, denn der SpiBu (Spitzenverband der Krankenkassen) hat die Gelegenheit genutzt, um die schon für erledigt gehaltene Verschiebung an eine neue Bedingung zu knüpfen:
- Die KV solle zustimmen, dass beim Honorar 2013 Abstriche hinzunehmen sind.
- Nachdem per Spargesetz bereits für 2011 und 2012 der Honorarzuwachs auf einen morbi-unabhängigen Fixwert begrenzt wurde, möchten die Kassen dies auch gleich für 2013 festzurren.
- Tatsache ist, dass bei einer Wiedereinführung des Morbiditätsbezugs für die Gesamtvergütung dann auch vernünftig kodiert werden muss, sonst ist die Morbidität eben nicht nachzuweisen und es gibt kein Geld.
Die Linie des BDC bleibt klar:
Wir unterstützen die Forderung an die KBV, weiter mit dem Ziel zu verhandeln, dass die Einführung der AKR ohne finanzielle Nachteile für die Ärzteschaft bis 1.1.2012 verschoben wird.
Dennoch kann es auf Druck der Kassen doch noch zu einer früheren Umsetzung kommen. Wir empfehlen also, mit den Vorbereitungen im Sinne guter Praxisführung zu beginnen: Aufräumen bei den Diagnosen, ein kritischer Blick auf die Plausibiliät des jetzt Kodierten, Löschen antiker Zustand-nach-Diagnosen usw. Ohne nervigen Zeitaufwand wird es sicher nicht gehen, weder im Juni noch vor Weihnachten.
Überraschend hat die KBV-VV Anfang April einen neuen Beschluss gefasst, nämlich die AKR erst zum 1.1.2012 einzuführen und zwar nur in einigen Referenzpraxen (sozusagen als Testlauf) und diese Praxen mit zusätzlichen Honoraren zu unterstützen. Ich erwarte allerdings, dass die Kassen als zustimmungspflichtiger Vertragspartner diesen Beschluss nicht akzeptieren werden und auch eine Schiedsamt hier nicht im Sinne der Ärzte urteilen wird.
E-Card
Bekanntlich hat der Gesetzgeber die Kassen gezwungen, ab 1.10.11 die neuen elektronischen Gesundheitskarten mindesten für 10 Prozent der Versicherten auszugeben. Das bedeutet, dass am 1.10. einige Patienten mit der neuen Karte auflaufen, die von den bisherigen Lesegeräten nicht verarbeitet werden kann. Also müssen auch wir die entsprechenden Lesegeräte anschaffen, unabhängig von der grundsätzlichen Ablehnung der neuen Karte. Die Anschaffung der Geräte wird von den Kassen subventioniert, in der Regel wird aber der Installationsaufwand höher sein als die Erstattungsbeträge.. Es stellt sich also leider nicht die Frage, ob Kartenlesegeräte neuer Machart angeschafft werden oder nicht, sondern nur noch, welche Typen. Es geht dabei um die Frage der Onlineanbindung ja oder nein. Verständlicherweise haben wir alle erhebliche Bauchschmerzen, uns mit den Kassen direkt online zu verbinden. Das ist auch tatsächlich nicht erforderlich, jedenfalls zum Termin der Einführung. Dennoch rate ich dringend, Geräte zu beschaffen, die eine online-Anbindung ermöglichen. Der Grund ist einfach: Aktuell bekommen Sie die Geräte im Prinzip kostenfrei, später nicht mehr. Ich erwarte, dass die Pflicht zur online-Anbindung zu einem späteren Zeitpunkt auch kommen wird, allen Protesten zum Trotz. Ein Indiz für diese Pläne ist das ominöse neue Feld auf dem Überweisungsschein, bei dem angekreuzt werden soll, ob ein Versicherter ggf. nur eingeschränkten Versicherungsschutz besitz, weil er seine Beiträge nicht bezahlt hat (§16.3 SGB V). Diese Information haben wir nicht und können sie nur durch direkten Datenabgleich mit den Kassen bekommen. Das ist demnach das Einfallstor für die verpflichtende Notwendigkeit der online-Anbindung, nicht jetzt, aber später. Also, wenn Sie schon in den sauren Apfel neuer Lesegeräte beißen müssen, dann am besten ein onlinefähiges, bei dem sich ggf. die online-Verbindung auch ausschalten lässt.
RLV und QZV
Auf diesem Feld gibt es nichts Neues. Weiterhin sind RLV und QZV, was die abgerechneten Leistungen betrifft, gegeneinander permeabel. Es ist also im Prinzip egal, mit welchen Leistungen Sie die Summe der Budgets füllen. Anders verhält es sich in denjenigen KV-Regionen, in denen die RLV nicht einfach fallzahlbezogen, sondern leistungsfallzahlbezogen zur Verfügung gestellt werden. Wer leistungsfallbezogene Budgets hat, muss sehen, dass er auch weiterhin möglichst viele Patienten mit den entsprechenden Leistungen bedient, da sich aus der Leistungsfallzahl dann das Budget fürs nächste Jahr ergibt. Das ist ganz klar ein Mechanismus, der zu einer unsinnigen Mengenausweitung führt mit allen bekannten Konsequenzen des sinkenden Erlöses für die einzelne Leistung.
Neben diesen beiden Budgets gibt es KV-spezifisch unterschiedliche allgemeine, das heißt fachgruppenübergreifende Budgets für die ehemaligen so genannten freien Leistungen (z.B. Hausbesuche, Unzeitzuschläge etc.). Hier kann man im Prinzip unbegrenzt Leistungen abrechnen, allerdings im Rahmen eines Gesamtbudgets. Das kennen Sie noch von früher: im Ergebnis gibt es einen floatenden Punktwert. Sie wissen also nicht, zu welchem Prozentsatz diese Leistungen ausgezahlt werden, aber dennoch: sie sind nicht begrenzt und außerhalb Ihres RLV und QZV.
Leider in den meisten KVen inzwischen auch budgetiert sind die echten extrabudgetären Leistungen wie das Ambulante Operieren. Die Gemengelage ist hier von KV zu KV sehr verschieden, aber letztlich hält sich die Budgetierung in Grenzen, solange es nicht zu einer Mengenexplosion kommt
Rüggeberg JA. Komplexe Verwaltungsprozesse – AKR, e-Card, RLV, QZV. Passion Chirurgie. 2011 April; 1(4): Artikel 04_01.











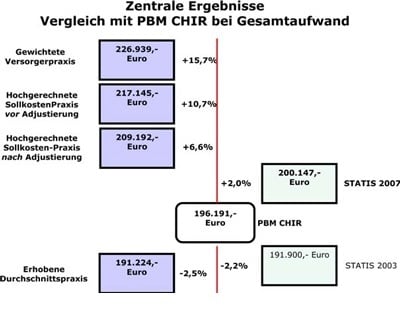
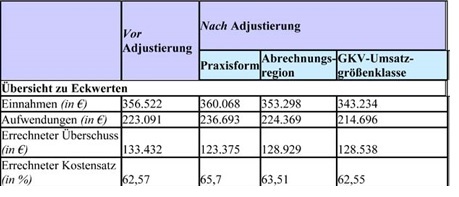

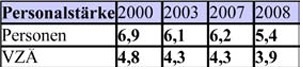
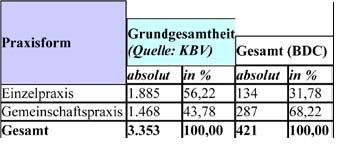
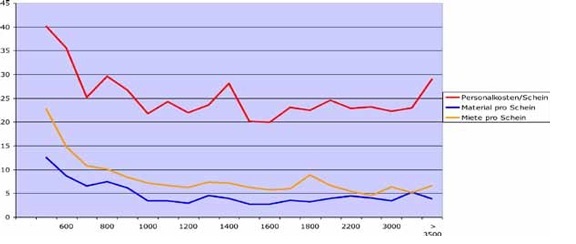

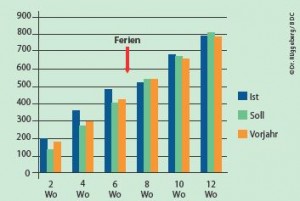 Budgetsteuerung (Beispiel Fallzahlen)
Budgetsteuerung (Beispiel Fallzahlen)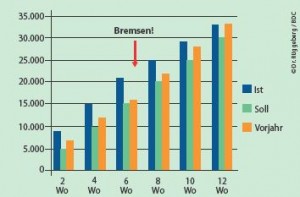 Budgetsteuerung (Beispiel RLV)
Budgetsteuerung (Beispiel RLV)












